کمردرد یکی از شایعترین مشکلات سلامتی است و دومین علت مراجعهی افراد به مراکز درمانی را به خود اختصاص میدهد و طبق تحقیقات بهعمل آمده، بیش از 80% افراد جامعه در طی زندگی خود حداقل یک نوبت درد کمر را تجربه کردهاند. در این مقاله از سایت دکتر محمود یزدان پناهی با علائم بیرون زدگی دیسک کمر، درمان و نحوه جراحی آن آشنا خواهیم شد.
درخواست مشاوره رایگان
برای دریافت مشاوره اولیه توسط دکتر یزدان پناهی فرم زیر را پر کنید.
بیرونزدگی دیسک کمری
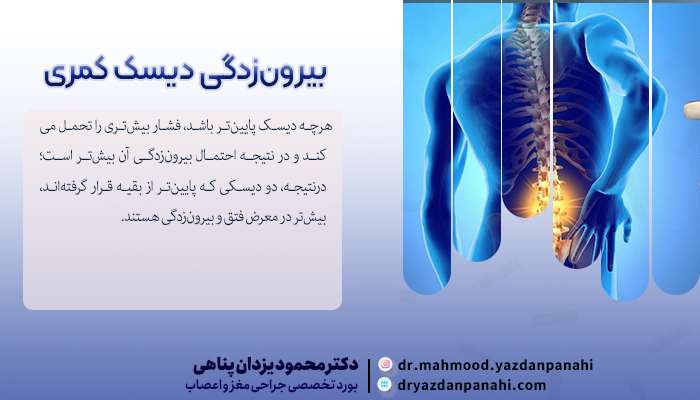
بیرونزدگی دیسک کمری یکی از شایعترین علل دردکمر بهویژه در دهه سوم تا پنجم زندگی میباشد و شیوع آن در افراد مبتلا به چاقی (بدلیل فشار بیشتری که بر روی دیسک وارد میشود) بیشتر است. دیسک یک ساختار حلقوی از جنس غضروف است که در بین مهرهها قرار گرفتهاست و حرکت مهرهها بر روی یکدیگر را تسهیل میکند و منجر به انعطافپذیری ستون فقرات میگردد. اگر فرد جسم سنگینی را بلند کند، بر روی دیسک یک فشار مضاعف اعمال میشود که منجر به بیرون زدگی و حتی پارگی دیسک میشود. هرچه دیسک پایینتر باشد، فشار بیشتری را تحمل میکند و در نتیجه احتمال بیرونزدگی آن بیشتر است؛ درنتیجه، دو دیسکی که پایینتر از بقیه قرار گرفتهاند، بیشتر در معرض فتق و بیرونزدگی هستند.
علائم بیرونزدگی دیسک کمر
زمانی که دیسک بیرون بزند، بر نخاع و ریشههای اعصاب مجاور آن فشار وارد میکند و منجر به بروز یکسری علائم نورولوژیک در فرد میشود؛ مثل:
- درد کمری: درد کمر این افراد با خم شدن به جلو بدتر میشود و درنتیجه از خم شدن پرهیز میکنند.
- درد در پاها: این افراد ممکن است دچار یک درد تیرکشنده (شبیه برقگرفتگی) در پاها شوند.
- نقص حسی و حرکتی: ممکن است به علت تحت فشار قرار گرفتن اعصاب مربوط به پا، فرد دچار بیحسی و ضعف عضلات گردد.
- بیاختیاری در دفع ادرار و اجابت مزاج: در موارد شدید که بر نخاع فشار وارد میشود، ممکن است این حالت دیده شود.
در صورتی با هر یک از علائم فوق مواجه هستید لازم است که حتما با یک پزشک متخصص مشورت نمائید. دکتر محمود یزدان پناهی، دارای بورد تخصصی جراحی مغز و اعصاب و دیسک، دارای کارنامهای موفق در جراحی بیرون زدگی دیسک میباشد و بهترین گزینه جهت تشخیص و درمان این عارضه میباشد.
درمان بیرونزدگی دیسک کمر
در موارد خفیف میتوان از مسکنها استفاده کرد تا درد فرد آرام شود و پس از مدتی، بدلیل برگشتن دیسک به حالت اولیه، فرد خود بخود بهبود مییابد. درمانهای مسکنی که بهطور شایع استفاده میشود عبارتند از:
- NSAID ها : ناپروکسن، دیکلوفناک، ملوکسیکام و…
- کورتونها : پردنیزولون یا آمپول دگزامتازون و…
- اپیوئیدها (افیونها) : کدئین، متادون، فنتانیل و…
همچنین تزریق اپیدورال (اطراف نخاعی) کورتونها هم میتواند مفید باشد. روشهای فیزیوتراپی، ماساژ درمانی و… هم میتواند در کاهش درد موثر واقع شوند. استراحت کردن هم میتواند برای فرد سودمند باشد؛ گفته میشود فرد حداکثر تا 48 ساعت در بستر دراز بکشد و پس از آن فعالیتهای روزمرهی خود را از سر بگیرد ولی تا مدتی باید از انجام فعالیتهای سنگین (مثل ورزش کردن) و رانندگیکردن خودداری کند.
در موارد شدیدتر که درد فرد به مسکنها جواب نمیدهد یا باید مدت طولانیای از مسکنها استفاده کنیم، انجام عمل جراحی توصیه میشود.
جراحی دیسک کمر
تقریبا 67% بیماران در عرض 6 ماه بهطور کامل بهبود مییابند و فقط 10% موارد هستند که اصلا به درمانهای دارویی جواب نمیدهند و نیاز به عمل جراحی پیدا میکنند؛ فلذا بهتر است در مورد انجام عمل جراحی سریعا تصمیم گرفته نشود و حداقل 6 تا 8 هفته صبر کرد (البته در مواردی نیاز به انجام جراحی اورژانسی است که در ادامه، در مورد آن توضیح خواهیم داد). در صورتی که بیش از 2 ماه درد بیمار ادامه پیدا کند، تصمیم به انجام عمل جراحی میگیریم (چون استفاده طولانی مدت از مسکنها برای بدن ضرر دارد و باید آنها را قطع کنیم)
هدف از انجام عمل جراحی، برطرف کردن فشار وارده بر عصب است؛ در صورتی که عصب آزاد شود، علائم بیمار برطرف میگردد.
شایعترین عمل جراحیای که در این زمینه انجام میشود، دیسککتومی کامل (Diskectomy) نام دارد که شامل خارج کردن تمام قسمتهای دیسک آسیب دیدهاست. در مواردی، دیسککتومی بهصورت ناقص صورت میگیرد و فقط قسمتهایی از دیسک که آسیب دیده از بدن بیمار خارج میگردد. زمانی که دیسک آسیب دیده را خارج کنند، یکی از این دو کار برای بیمار صورت میگیرد:
- بهجای دیسک خارج شده، دیسک مصنوعی (پروتز) کار گذاشته شود. جنس این دیسکها میتواند از دو لایه فلز (مثل پلاتین) با یک لایه پلیاتیلن گلایکول در بین آنها (برای ایجاد انعطافپذیری) باشد. همچنین استفاده از دیسکهای محکم پلاستیکی در سالهای اخیر بسیار مورد توجه قرار گرفتهاست.
- روش دیگر این است که مهرهی بالا و پایین دیسک را با استفاده از گیرههایی بهم دیگر متصل کنند که به این عمل، فیوژن (Fusion) گفته میشود.
گاهی برای خارج کردن دیسک و برداشتن فشار از روی عصب، نیاز است که قسمتهایی از مهره هم خارج گردد که به این عمل، لامینکتومی (Laminectomy) میگویند.
عمل خارج کردن دیسک را میتوان با بیهوشی کامل، بیحسی نخاعی یا بیحسی موضعی انجام داد. در این عمل، بیمار بر روی شکم خود دراز میکشد و در قسمتهای تحتانی کمر یک شکاف ایجاد میشود. عضلات روی مهرهها کنار زده میشود و زوائد خلفی مهرهها تراشیده میشود تا به اعصاب نخاعی دسترسی پیدا کنند. پس از شناسایی عصب درگیر، دیسک مسبب را خارج میکنند. اگر از بیرون زدگی دیسک، زمان نسبتا زیادی گذشته باشد، در اطراف آن یکسری زوائد استخوانی تشکیل میشود که باید آنها هم تراش داده شود. پس از خارج کردن دیسک، کاشت دیسک مصنوعی یا فیوژن مهرهها صورت میگیرد. زمان مورد نیاز برای انجام این نوع عمل جراحی، بسته به شدت آسیب و تعداد دیسکها و اعصاب درگیر و همچنین بسته به شرایط بیمار و جراح میتواند متغیر باشد ولی میانگین انجام این عمل جراحی 1 تا 2 ساعت است.
استفاده از روشهای میکروسکوپی در انجام جراحی دیسک کمری در سالهای گذشته، سیر افزایش یابندهای داشته و از دقت بالایی برخوردار است و احتمال وارد کردن آسیب به عصب را کاهش میدهد.
مهارت جراح یکی از مهمترین فاکتورهایی است که عوارض پس از عمل بیرون زدگی دیسک را کاهش میدهد و به همین منظور انتخاب پزشک بسیار مهم است. دکتر محمود یزدان پناهی متخصص جراحی ستون فقرات با سابقه درخشان در زمینه جراحی بیرونزدگی دیسک میتواند انتخاب بسیار مناسبی برای بیماران عزیز باشد.
عوارض جراحی دیسک کمر
جراحی دیسک کمر مثل هر جراحی دیگری، یکسری عوارض دارد؛ هرچند این عوارض در قیاس با عمدهی جراحیها کمتر است. برخی از این عوارض عبارتند از:
- عفونت: اگر مراقبتهای بهداشتی پس از عمل بهخوبی صورت نگیرد، ممکن است که در محل جراحی، فرد دچار عفونت شود که علائم آن بهصورت درد، قرمزی، تورم و خروج ترشحات چرکی از محل جراحی است. استفاده از آنتیبیوتیک (مثل سفازولین) برای پیشگیری از عفونت میتواند مفید باشد؛ ولی مهمترین نکته انجام مراقبتهای بهداشتی مثل تمیز کردن و ضدعفونی کردن محل جراحی و عوض کردن پانسمان بهصورت مرتب است.
- خونریزی: طبیعتا مثل هر عمل جراحی دیگری، در جراحی دیسک هم احتمال خونریزی وجود دارد؛ هرچند میزان خونریزی در این جراحی معمولا ناچیز است.
- پارگی لایههای محافظ نخاع و اعصاب: در این عمل جراحی ممکن است لایه محافظ نخاع و اعصاب (سختشامه) دچار آسیب و پارگی شود که در این صورت فرد دچار نشت مایع مغزی نخاعی (CSF) میشود. در صورت نشت مایع، فرد دچار سردرد (بخصوص هنگامی که سرپا بایستد) ، وزوز گوش، تاری دید، تهوع و استفراغ، سرگیجه و… میشود. این حالت را بهراحتی با یک جراحی ترمیمی میتوان برطرف کرد. تحقیقات نشان دادهاند که در صورت وقوع پارگی، احتمال عفونت و نقایص عصبی افزایش پیدا نمیکند و این پارگی در طولانی مدت از خود اثر سوئی برجا نخواهد گذاشت.
- آسیب به نخاع و اعصاب نخاعی: هرچند احتمال وارد شدن آسیب به این ساختارها کم است ولی بههرحال احتمال بروز چنین آسیبهایی هم وجود دارد.
مراقبتهای بعد از عمل دیسک کمر
همانطور که توضیح داده شد، یکی از مهمترین نکات، رعایت مراقبتهای بهداشتی در محافظت از زخم است. حتما زخم را با بتادین روزی چندبار ضدعفونی کرده و پانسمان را تعویض کنید. در صورت مشاهده عوارض عفونت در محل جراحی، حتما به پزشک خود اطلاع دهید.
از پزشک خود در مورد محدودیتهای پس از عمل جراحی سوال کنید. پس از بازگشت از اتاق عمل و رفع بیهوشی، بد نیست که از تخت پایین بیایید و چند قدم راه بروید. اغلب بیماران در همان 24 ساعت اول پس از جراحی از بیمارستان ترخیص میشوند.
در دوران نقاهت، از خم شدن به جلو، بلند کردن اجسام سنگین، ورزشهای سنگین، نشستنهای طولانیمدت و رانندگی به مدت 4 هفته پرهیز کنید. بسیاری از بیماران از برنامههای توانبخشی (rehab) پس از عمل جراحی سود میبرند. حتما راجع به ورزشهایی که احتمال عود دیسک کمری را کاهش میدهند، از پزشک خود سوال بفرمایید.
عود دیسک کمر
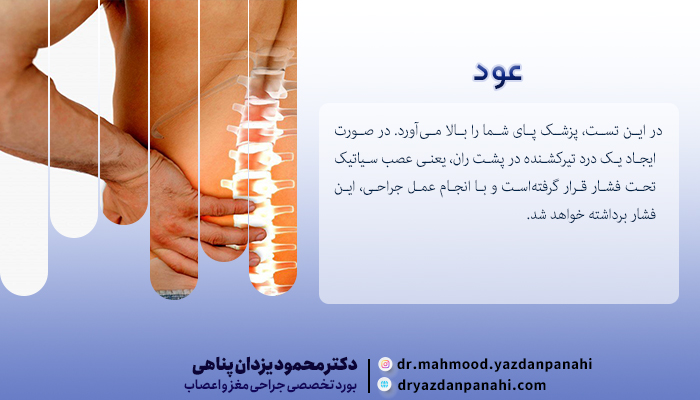
اگر درد شما بیشتر در پا است و کمردرد آنچنانیای ندارید، میتوان انتظار داشت که نتیجهی خیلی خوبی از عمل خواهید گرفت. اگر پزشک معاینات قبل عمل را بهخوبی انجام دهد و بهدرستی تشخیص نیاز به عمل جراحی بدهد، احتمال موفقیت عمل بیش از 90% و احتمال عود کمتر از 10% است. یکی از این معاینات تست SLR است که در این تست، پزشک پای شما را بالا میآورد. در صورت ایجاد یک درد تیرکشنده در پشت ران، یعنی عصب سیاتیک تحت فشار قرار گرفتهاست و با انجام عمل جراحی، این فشار برداشته خواهد شد. هرچند پس از عمل شما میتوانید به زندگی طبیعی و معمولی خود برگردید، اما انتظار این را نداشتهباشید که درد هیچگاه سراغ شما نیاید.
جراحی اورژانسی دیسک کمری
در حالات زیر بیمار باید سریعا تحت عمل جراحی قرار گیرد؛ چون ممکن است تعلل و تاخیر در انجام عمل جراحی، منجر به صدمات برگشتناپذیر گردد:
- در مواردی که علائم فشار بر روی نخاع وجود داشته باشد (ضعف و بیحسی هر دو پا، بیاختیاری در دفع ادرار و اجابت مزاج و بیحسی و گزگز شدن ناحیهی تناسلی)
- در مواردی که نقایص عصبی (نقص حسی و حرکتی) بیمار پیشرونده باشد مثلا بیمار دیروز تا ناحیهی مچپا دچار بیحسی بودهاست ولی این بیحسی امروز تا سطح زانو بالا آمده باشد.
فیوژن کمری در مقابل دیسککتومی برای فتق دیسک کمری
فیوژن کمری و دیسککتومی در تسکین درد بلندمدت و بهبود عملکرد فیزیکی بیماران مبتلا به فتق دیسک کمری به یک اندازه موثر هستند.؛ با این حال، فیوژن کمری با خطر بیشتری از عوارض همراه است. در جریان انتخاب روشهای درمانی، شما یکی از سختترین مراحل را باید پشت سر بگذارید تا به نتایج دلخواه خود برسید.
در این رابطه مواردی نظیر مشاوره با پزشک متخصص، بررسی انواع روشهای درمانی و مواردی از این دست به شما کمک خواهد کرد.
چقدر از جراحی دیسک کمر در ایران استفاده میشود؟
بر اساس آمارهای سالهای گذشته، تخمین زده میشود که در سال 2024، حدود 200,000 تا 300,000 جراحی دیسک کمر در ایران انجام شود. این آمار شامل هر دو روش جراحی باز و کم تهاجمی است. عوامل موثر بر افزایش این تعداد عبارت اند از:
- افزایش سن جمعیت؛ با افزایش سن جمعیت، تعداد افراد مبتلا به بیماریهای دژنراتیو ستون فقرات، از جمله دیسک کمر، نیز افزایش مییابد.
- تغییرات سبک زندگی؛ کم تحرکی، چاقی و انجام برخی از فعالیتهای شغلی یا ورزشی میتوانند خطر ابتلا به دیسک کمر را افزایش دهند.
- پیشرفتهای تکنولوژیکی؛ پیشرفتهای تکنولوژیکی در زمینه تصویربرداری و تکنیکهای جراحی منجر به افزایش تعداد جراحیهای دیسک کمر شده است.
استفاده از ورزش برای دیسک کمر
ورزش برای دیسک کمر میتواند به عنوان یک روش درمانی موثر برای این بیماری، در کنار سایر روشهای درمانی مانند فیزیوتراپی و دارو، مورد استفاده قرار گیرد. فواید ورزش برای دیسک کمر:
- کاهش درد و التهاب؛ حرکات کششی و تقویتی میتوانند به کاهش فشار بر روی عصبهای تحت فشار و در نتیجه کاهش درد و التهاب کمک کنند.
- تقویت عضلات؛ عضلات قوی در اطراف ستون فقرات میتوانند به حمایت از کمر و کاهش فشار بر روی دیسکها کمک کنند.
- افزایش انعطافپذیری؛ حرکات کششی میتوانند به افزایش انعطافپذیری ستون فقرات و کاهش سفتی عضلات کمک کنند.
- بهبود دامنه حرکتی؛ حرکات ورزشی میتوانند به افزایش دامنه حرکتی ستون فقرات و بهبود عملکرد کلی آن کمک کنند.
- کاهش خطر عود؛ ورزش منظم میتواند به کاهش خطر عود دیسک کمر در آینده کمک کند.
پارگی دیسک کمر و تاثیر آن بر درد ناشی از این بیماری
پارگی دیسک کمر، که به فتق دیسک نیز معروف است، زمانی اتفاق میافتد که هسته نرم دیسک کمر از حلقه بیرونی آن بیرون زده و به ریشههای عصبی مجاور فشار وارد میکند. این فشار میتواند باعث درد، بیحسی، ضعف و سوزن سوزن شدن در پاها شود. شدت درد در پارگی دیسک کمر میتواند از خفیف تا شدید متغیر باشد. برخی افراد ممکن است فقط دردی خفیف در کمر یا پاهای خود داشته باشند، در حالی که برخی دیگر ممکن است دردی شدید و ناتوان کننده را تجربه کنند.
درمان دیسک کمر بدون جراحی
درمان دیسک کمر بدون جراحی در بسیاری از موارد میتواند به تسکین درد و بهبود عملکرد کمک کند. در واقع، حدود 90 درصد از موارد دیسک کمر با روشهای غیرجراحی درمان میشوند. روشهای درمان دیسک کمر بدون جراحی:
- استراحت؛ استراحت کوتاهمدت (چند روز تا یک هفته) میتواند به کاهش التهاب و درد کمک کند.
- دارو: داروهای ضد التهاب غیر استروئیدی (NSAIDs) مانند ایبوپروفن یا ناپروکسن میتوانند به کاهش درد و التهاب کمک کنند. در برخی موارد، ممکن است از داروهای شل کننده عضلانی یا داروهای ضد درد قویتر مانند کدئین یا اکسی کدون نیز استفاده شود.
- فیزیوتراپی؛ فیزیوتراپی میتواند به تقویت عضلات اطراف ستون فقرات، بهبود انعطافپذیری و کاهش درد کمک کند. فیزیوتراپیست حرکات کششی و تقویتی مناسب را به شما آموزش میدهد.
- تزریق؛ تزریق اپیدورال یا تزریق کورتیکواستروئید میتواند به کاهش التهاب و درد در ریشههای عصبی تحت فشار کمک کند.